
Resumen
Introducción. El nuevo coronavirus, denominado COVID-19, es un betacoronavirus asociado a síntomas respiratorios que van desde un cuadro respiratorio leve hasta cuadros severos, que implican compromiso de varios órganos blanco como los sistemas pulmonar, renal, cardiovascular, nervioso, de la coagulación y se asocian a diversas complicaciones que ensombrecen el pronóstico. El órgano blanco afectado está determinado por la expresión de receptores para angiotensina II, que además se encuentran en el tejido nervioso, presentes en estructuras vitales en el control cardiorespiratorio. Es así como se han descrito manifestaciones neurológicas en estudios publicados alrededor del mundo que aún no son concluyentes, donde se asocian a una afección directa de las estructuras nerviosas o producto de complicaciones sistémicas. Objetivos. Compilar las vías de entrada del COVID-19, mecanismos de afección y manifestaciones neurológicas más frecuentes descritas en la literatura. Metodología.Se realizó una revisión sistemática de la literatura publicada desde el 01 de diciembre de 2019 al 31 de diciembre 2020 sobre manifestaciones neurológicas en pacientes con infección por COVID-19. Resultados. Se describieron las vías de entrada al sistema nervioso transneuronal (por vías nasal, oftálmica o gustativa) y hematógena. Las manifestaciones neurológicas más frecuentes fueron alteraciones del olfato y gusto, cefalea, vértigo, mareo, alteraciones de la conciencia, polineuropatías tipo «Síndrome de Guillain Barré» y eventos cerebrovasculares. El tratamiento actual fue sintomático según el tipo de lesión neurológica. Conclusión.Deben realizarse estudios prospectivos que determinen la asociación directa entre la infección por COVID-19 y las manifestaciones neurológicas descritas.
Introducción
En Wuhan, China, el 31 de diciembre de 2019 se notificó a la Organización Mundial de la Salud (OMS) de un brote de casos de neumonía de etiología desconocida, que se asoció a exposición de mariscos en un mercado de dicha ciudad. El 7 de enero se reportó que se debía a un nuevo tipo de coronavirus, denominado actualmente SARSCoV-21. Dicho brote de neumonía atípica se fue propagando a otras provincias en China y a países como Corea, Tailandia, Japón, entre otros1. Para el 11 de marzo de 2020 ya había casos reportados en Italia, España, Alemania, Suiza, Suecia, Irlanda, Croacia, entre otros, y a nivel de Latinoamérica en Bolivia, Costa Rica, Argentina, Chile, Perú, por lo que la infección por el nuevo coronavirus se catalogó por la OMS como pandemia global2.
A nivel mundial, se registran para mayo de 2021 un total de 166 860 081 casos confirmados, con 3 459 996 muertes, con diferencias entre países tanto en tasas de infección como de letalidad3.
Los síntomas por COVID-19, después de un periodo de incubación promedio de cinco días, son fiebre, tos seca, fatiga, cefalea y disnea 4,34. Si progresa, pueden presentarse neumonía, síndrome de dificultad respiratoria, que incluso puede llegar a requerir soporte ventilatorio, falla multiorgánica y muerte4.
Se ha descrito un daño potencial al sistema nervioso por coronavirus como los causantes del síndrome de distrés respiratorio agudo (SDRA) y el síndrome respiratorio del oriente medio (MERS)5, con manifestaciones neurológicas como polineuropatía, encefalitis, crisis epilépticas, accidente cerebrovascular isquémico, con hallazgos en autopsiasde edema cerebral y vasodilatación meníngea5.
Se han publicado múltiples revisiones y series de casos, donde se reportan síntomas neurológicos variables 6,16,24,27,31,32,35,36. Por lo que esta revisión se plantea como objetivo, compilar las manifestaciones neurológicas descritas en población adulta con infección por SARS-CoV-2.
Metodología
Se revisaron publicaciones disponibles sobre manifestaciones neurológicas de personas con diagnóstico de COVID-19, en PUBMED (MEDLINE y EMBASE), LILACS y COCHRANE. La última búsqueda fue el 31 de diciembre de 2020, utilizando las palabras claves: «COVID-19», «coronavirus», «neurological disorders». Entre los criterios de inclusión se tomó en cuenta artículos en idioma en español o inglés, publicados desde 01 de diciembre de 2019 al 31 de diciembre de 2020, población con sujetos mayores de 12 años, estudios de tipo revisiones sistemáticas, metaanálisis o estudios observacionales, que evaluaran manifestaciones neurológicas en pacientes con diagnóstico de infección por COVID-19, publicaciones en revistas de revisión por pares. Se excluyeron publicaciones en otros idiomas, sin acceso al estudio completo, artículos pre print, sino fueron evaluados por pares, con población pediátrica, referentes a modelos animales o acerca de primates no humanos.
Se identificaron 2735 artículos, excluyendo artículos duplicados, se analizó el título y el resumen, que incluyeran pacientes con COVID-19 y manifestaciones neurológicas como enfermedad desmielinizante, meningitis, encefalitis, encefalopatía, mielitis, enfermedad cerebrovascular, crisis epilépticas, neuropatía, síndrome de Guillain Barré, disfunción de gusto y olfato. Se obtuvo la inclusión en el análisis de textos completos de 71 estudios, entre metaanálisis, revisiones sistemáticas y estudios observacionales al respecto. Se aplicó para el análisis de los artículos las recomendaciones de los estatutos PRISMA para las revisiones sistemáticas y metaanálisis, y para los estudios observacionales la guía STROBE.
De ellos, se incluyeron en el análisis final7 estudios que respondieron a los objetivos de la revisión y criterios de inclusión. Se realizó análisis de la calidad de la información y se consolidó en los aspectos demográficos, signos y síntomas neurológicos en personas con infección por COVID-19 y aspectos relevantes al respecto. (Figura 1).
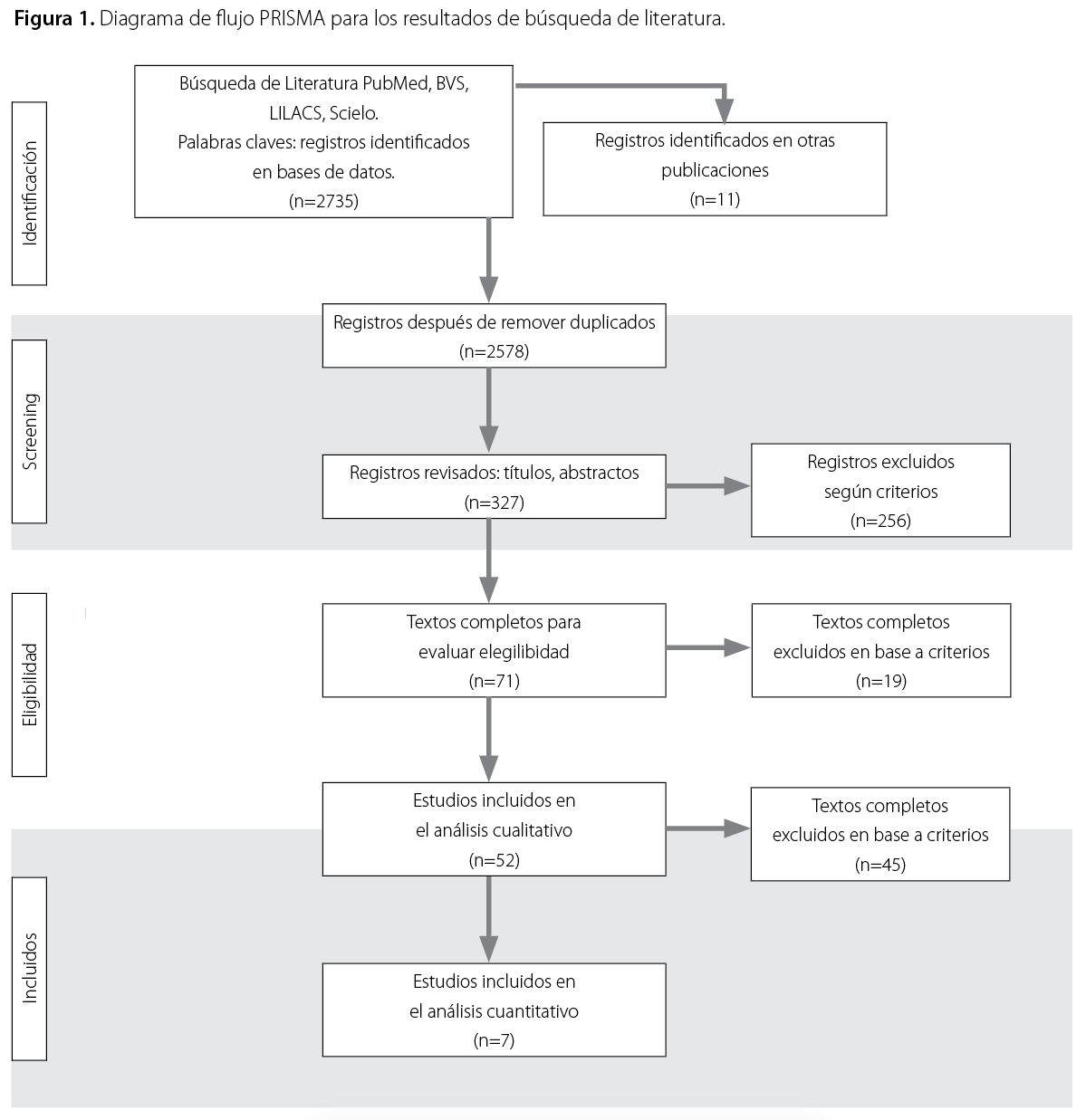
Resultados
Se realizó el análisis crítico de siete estudios por cumplir con los criterios de inclusión, así como el objetivo de esta revisión. Los tipos de estudio fueron: una revisión sistemática, tres revisiones sistemáticas con metaanálisis, dos estudios observacionales retrospectivos y uno observacional prospectivo. (Tabla 1).
COVID-19 y sistema nervioso: vía de entrada, propagación y etiopatogenia Los coronavirus infectan a humanos y animales; se clasifican en cuatro géneros: alfacoronavirus, betacoronavirus, gammacoronavirus y deltacoronavirus7. Son causantes de pandemias como el síndrome respiratorio agudo grave (SARS, por sus siglas en inglés) y virus respiratorio de Oriente Medio (MERS, por sus siglas en inglés), que han generado miles de contagios y muertes8.

Se describen manifestaciones clínicas como rinitis, laringitis, faringitis, otitis; además de causar infecciones más graves como bronquitis y bronquio alveolitis, con mayor severidad en grupos etáreos vulnerables, inmunodeprimidos o con comorbilidad9.
El virus infectante causante de la pandemia global denominado COVID-19, pertenece a los beta coronavirus, aislados en murciélagos, cuyo genoma completo contiene una cadena de ácido ribonucleico (RNA) única de 29 903 pares de bases, que se teoriza saltó al ser humano a través del pangolín10. Se rodea de una envoltura elíptica con diámetro entre 60-140 nm, con morfología espiculada, que se une a receptores de enzima convertidora de angiotensina 2 (ECA II), para entrar a la célula huésped por endocitosis10. Para ello utiliza una proteína S con dos subunidades, principal blanco de anticuerpos neutralizantes, que se une al receptor mediante fusión de membrana10. En el interior de la célula, se activan procesos de traducción de poliproteínas y proteólisis por enzimas para ensamblar ARN genómico con proteínas víricas en el retículo endoplásmico y aparato de Golgi, liberado en forma de vesículas, constituyendo este proceso la replicación viral10.
Como otros coronavirus, se transmite por vía respiratoria por aerosoles al hablar o toser, aunque se ha detectado que permanece en superficies como cartones durante 24 horas, en acero y plástico hasta por 72 horas11, facilitando su propagación entre las personas, dando esto la pauta para las medidas de prevención. Otro de los factores que influencia la velocidad de diseminación es su Ro (número básico de reproducción), que varía según la región. En promedio se reporta de 4,5 +/- 1,44 en Europa, comparado con el Ro del virus de la influenza H1N1, que es de 1,3; se refleja la contagiosidad y transmisibilidad del COVID-193. Para su aislamiento se han utilizado muestras de secreciones pulmonares, sangre, heces, saliva orina y semen de personas infectadas13.
Las manifestaciones clínicas se basan fundamentalmente en cómo el virus RNA invade células que expresan receptores ECA II, como el epitelio de vía aérea, endotelio vascular, parénquima pulmonar, cardíaco y cerebral, tejido renal, intestinos, testículos, siendo ellos posibles blancos de daño por el virus SARS-CoV-214. De ahí las múltiples y complejas manifestaciones clínicas de pacientes infectados con COVID-19, entre ellas las neurológicas. Además, se ha descrito reacción cruzada del sistema inmune contra el complejo virus-receptor que genera una respuesta hiperinflamatoria15.
El periodo de incubación es de 2 a 12 días (promedio 5 días), durante el cual se da la replicación viral, ante lo que el huésped produce una respuesta inmune que puede llegar a contener la replicación viral, con manifestaciones leves por el efecto citopático. De no limitar la propagación del virus, da una variedad de síntomas pulmonares o extra pulmonares hasta «hiperinflamación sistémica grave» descrito en «COVID severo»16,17.
Cerca del 81 % de las personas contagiadas son asintomáticos o presentan síntomas leves; 14 % presenta síntomas en intensidad moderada y 5 % manifiestan cuadros clínicos más severos que puede llevar a estados críticos. La tasa de letalidad varía de país en país, con un promedio entre 2-5 %18. La mortalidad promedio es de 2,3 %, pero se ha descrito en mayores de 80 años (14,8 %); entre 70 a 79 años el 8 % y en casos críticos de 49 %18.
Las manifestaciones clínicas generales más frecuentes son fiebre (85 %), tos (67,7 %), disnea (18,6 %), odinofagia (13,9 %), congestión nasal (4,8 %)19 , osteomialgias (14,8 %), síntomas gastrointestinales como náuseas y diarrea (5 % y 3,7 % respectivamente)20. Si el cuadro clínico progresa, con aumento de la disnea, en un promedio de 14 días llegan a requerir ventilación mecánica por dificultad respiratoria severa. Otras complicaciones son sepsis, choque séptico, falla cardíaca, arritmias, falla renal, falla hepática, falla multiorgánica y muerte21.
Se han identificado factores que aumentan el riesgo de severidad y mortalidad, como edad mayor a 60 años, hipertensión, diabetes mellitus, enfermedades cardiovasculares, obesidad, enfermedad pulmonar obstructiva crónica, antecedentes de tabaquismo, entre otros21.
Con referencia al neurotropismo de los coronavirus, en las pandemias por SARS o MERS, se reportaron casos con encefalomielitis, sugiriendo potencial neurotrópico con neuro inflamación y síntomas neurológicos22. Por lo tanto, la neurovirulencia del virus COVID-19, se ha hipotetizado en relación a la expresión de los receptores ECA II en el tejido neurológico, glial y neuronas, lo que lo convierte en blanco potencial al permitir la entrada del virus en estructuras del sistema nervioso23. En estudios histopatológicos de cerebros humanos, se ha identificado expresión de receptores ECA II en la corteza cerebral, ganglios basales, hipotálamo y tronco encefálico a nivel del núcleo solitario, médula rostral y ventrolateral23. Es así como el aumento de expresión de ECA II en el endotelio capilar cerebral podría favorecer la interacción con la proteína S del virus, aumentando el riesgo de ictus, como se ha identificado en series de casos de evento cerebrovascular asociado a COVID-1927 o en casos de lesión de estructuras encargadas de regular la función cardiovascular, como el tallo cerebral16,24. Se debe considerar, también, que los efectos patológicos en el sistema nervioso central y periférico se asocian con la potencial neurovirulencia del coronavirus y afección secundaria por afección tóxica, metabólica o cambios inflamatorios sistémicos asociados. Las dos principales vías de infección a sistema nervioso son la vía transneuronal y la vía hematógena6,14. La primera se refiere a la infección primaria de la mucosa nasal con diseminación a través de la lámina cribiforme en el hueso etmoidal y así utilizar la vía axonal por el bulbo olfatorio, alcanzando el encéfalo, tronco encefálico y médula espinal14. La invasión de la mucosa nasal se asocia clínicamente a hiposmia o anosmia descrita en fases tempranas de la infección por COVID-196,25. Otras vías periféricas de entrada a sistema nervioso central es la conjuntiva ocular, propagándose a través del nervio trigeminal y asociándose a conjuntivitis14. Si la vía de entrada de infección viral son las papilas gustativas, asciende a los núcleos del tracto solitario que involucra los nervios craneales VII, IX y X y se asocia a disgeusia14.
La segunda vía es la hematógena. La presencia del virus en la circulación podría pasar a la circulación cerebral con la interacción de las proteínas S con los receptores ECA II expresados en el endotelio capilar, facilitado por la alteración de la permeabilidad de las barreras hematoencefálicas e incremento de la cantidad de citocinas, lo que favorece la diseminación viral al sistema nervioso central6.
En la patogénesis de la injuria al sistema nervioso, central o periférico, se plantean mecanismos como lesión directa por la infección de estructuras nerviosas y, por otro lado, secundario a hipoxia, neuro inflamación y asociado a las complicaciones de otros órganos blancos5. Por lo que sigue sin esclarecerse una asociación directa entre el virus y las manifestaciones neurológicas. Con base en la posible vía de entrada y potencial neurotropismo, se proponen enfermedades neurológicas por COVID-19 como:
1. Encefalopatía: la encefalopatía aguda constituye disfunción cerebral reversible secundaria a toxemia sistémica, alteraciones metabólicas o hipoxemia27,28. La frecuencia en pacientes con COVID-19 es variable, en rangos entre 10-57 %52,55,60.
Pacientes con COVID-19 severo desarrollan hipoxemia severa asociada a daño neurológico reflejado en alteración de la conciencia e incluso estados de coma28. Otros factores, como estados de acidosis metabólica generan vasodilatación, edema celular e intersticial, isquemia y, según la severidad, hipertensión endocraneana. Procesos inflamatorios sistémicos severos o lesiones inmunológicas afectan el tejido neuronal y en pacientes con COVID-19 se ha identificado liberación masiva de citocinas, denominada «tormenta de citocinas», lo que aumenta la permeabilidad vascular con edema cerebral y aumenta la posibilidad de coagulopatía asociado a evento cerebrovascular15,27. Esto se puede traducir en alteraciones cognitivas y conductuales29,60.
2. Lesión de centros de control cardiorrespiratorio: Se deduce que las manifestaciones respiratorias severas, e incluso súbitas, sean por mecanismos neurológicos centrales30. Esto basado en la vía de entrada transnasal por los nervios olfatorios, propagación al tálamo y tallo cerebral, incluyendo núcleos del tracto solitario y núcleo ambiguo23. Recordando que los núcleos del tracto solitario reciben información sensitiva de los mecanorreceptores y quimiorreceptores de pulmón y tractos respiratorios y las fibras eferentes del núcleo ambiguo y el tracto solitario proveen inervación a la musculatura de las glándulas y vasos sanguíneos6.
Por lo que lesión neuronal primaria en centros cardiorrespiratorios del bulbo raquídeo puede conducir a insuficiencia respiratoria y con ello la muerte30.
3. Daño muscular: estudios histopatológicos de tejido muscular en pacientes COVID19, identificaron necrosis y atrofia, presumiblemente por activación de receptores ECA II que clínicamente se traduce en miopatía y con ello debilidad31.
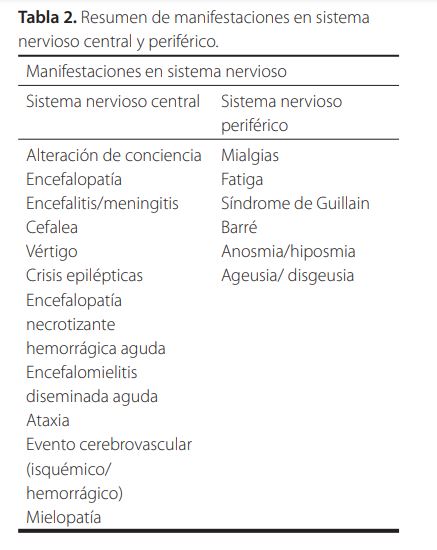
En esta revisión sistemática, en su mayoría retrospectiva y solo un observacional, se ha identificado variedad en la frecuencia de manifestaciones neurológicas en pacientes con infección por COVID-19. La evaluación neurológica y el acceso a métodos diagnósticos para confirmar los síndromes neurológicos es descrita como limitante, con rangos de frecuencia entre 4,3 a 57 %59. Los rangos de edad varían en su mayoría entre 50 y 60 años, aunque los casos más severos fueron en edades mayores de 60 años. Los síntomas fueron más frecuentes en hombres. Las manifestaciones neurológicas se agrupan en forma sindromática, entre las que afectan sistema nervioso central y aquellas que lesionan componentes del sistema nervioso periférico. De las categorías neurológicas asociadas en pacientes con infección COVID-19, a nivel de sistema nervioso central, la más frecuente es el evento cerebrovascular, en su mayoría de tipo isquémico (mas de 80 %de los casos)52-59. Otras de las manifestaciones centrales es la alteración del estado de conciencia y alerta, como delirio, encefalopatía, crisis epilépticas entre 0,5 %-4,8 %54,55,60. Otros síntomas neurológicos asociados a afección de sistema nervioso central han sido la cefalea, incluso en fases tempranas de los síntomas; en 6,5-70,3 % de los casos6,16,24,26,27,31,32,35 el vértigo, en frecuencia variable según la serie revisada entre 17 %-26,2 %6,33,35.
Algunas publicaciones han reportado encefalopatía necrotizante hemorrágica aguda en pocos casos. En uno de ellos se reporta un caso de alteración de la conciencia con afección talámica bilateral en resonancia cerebral39. Se ha teorizado una respuesta neuroinflamatoria resultado de tormenta de citocinas, principalmente la interleucina 6 (IL-6), secretada por macrófagos, que activa la cascada inflamatoria y un estado de hiperinflamación15,40. Otra manifestación es la encefalomielitis diseminada aguda (ADEM) posinfecciosa. Se ha reportado caso de mujer de 41 años con síntomas respiratorios por COVID-19 y encefalitis diseminada aguda41.
En cuanto a ataxia, es un raro síntoma neurológico reportado con frecuencia del 0,5 %33.
Otras manifestaciones neurológicas de sistema nervioso central es la mielopatía, que se ha descrito a la fecha pocos casos. Se reporta paciente con cuadro respiratorio por COVID-19 y mielitis transversa con lesiones hiperintensas en resonancia magnética a nivel de segmento torácico dos, que mejoró con esteroides endovenosos45. En Italia, se reporta un caso positivo para COVID-19 y tetraplejia por mielopatía cervical con nivel sensitivo en segmento cervical cuatro, con mejoría funcional parcial después de tratamiento46.
De las manifestaciones a nivel periférico, las más frecuentes son mialgias y como hallazgo localizador la hiposmia y disgeusia52-59. Secundario a etiología autoinmune, el Síndrome de Guillain Barré, con déficit sensitivo o motor característicos54-60. El tiempo de inicio de síntomas desde el cuadro respiratorio a los síntomas neurológicos, se describe entre 2 a 8,1 dias61.
En un estudio retrospectivo de 509 pacientes consecutivos, se identificaron manifestaciones neurológicas al inicio del cuadro COVID-19 en 42,2 % y durante la hospitalización en 62,7 %, siendo las más frecuentes mialgias (44,8 %), cefalea (37,7 %), encefalopatía (31,8 %), vértigo (29,7 %), disgeusia (15,9 %) y anosmia 11,4 %). Entre las menos frecuentes se reportaron, meningoencefalitis, ataxia, trastornos de movimiento y crisis epilépticas (0,2-1,4 %)51. (Tabla 2).
El pronóstico es evaluado en una de las revisiones analizadas, identificando buen pronóstico en 18,3 %, mal pronóstico en 25,6 %, con recuperación en 32,9 % y mortalidad de 18,3 %53. En casos severos se asoció a mayor probabilidad de requerir soporte ventilatorio, ingreso a cuidados intensivos, prolongando la estancia intrahospitalaria53.
Discusión
Con base en las publicaciones con respecto a las manifestaciones neurológicas en pacientes con COVID-19, se han categorizado los diagnósticos neurológicos asociados a infección por COVID-19 como encefalopatía tóxica/metabólico, evento cerebrovascular (isquémico, hemorragia cerebral, hemorragia intraventricular, hemorragia subaracnoidea espontánea), injuria cerebral (hipóxica, isquémica), crisis epilépticas, neuropatía (síndrome de Guillain Barré), miopatía, trastornos del movimiento, encefalitis, meningitis, mielitis y mielopatía52,53.
En pacientes con infección por COVID-19 se han identificado manifestaciones como alteración de la conciencia, en la que, por definición, se puede observar la reducción en el nivel de conciencia o alerta, como somnolencia, estupor hasta, incluso, llevar a coma; o en el contenido de la conciencia con confusión y delirio6,33,34. La frecuencia reportada es variable, descrita en 14,8 % en algunas series33. El delirio registrado en pacientes COVID-19 puede estar influenciado por muchos factores etiológicos, reflejando disfunción cerebral aguda. Su frecuencia aumenta en casos severos e ingresados en unidades de cuidados intensivos29. Kotfis et al. describen en serie de pacientes con COVID-19 a 25 % que se catalogó como encefalopatía, quienes habían presentado delirio.
Esto se puede adjudicar a injuria directa al sistema nervioso central, invasión por el virus, inducción de mediadores inflamatorios en el sistema nervioso central, secundario a efectos de fallo multiorgánico, efectos de estrategias sedantes, ventilación mecánica prolongada, inmovilización y aislamiento por la contagiosidad de la infección29.
En cuanto a procesos infecciosos de sistema nervioso central como encefalitis o meningitis, la encefalitis viral se asocia a lesiones inflamatorias parenquimatosas causadas por el potencial neuroinvasivo del virus, causando infección del SNC6,33 , detectado en líquido cefalorraquídeo o en tejido cerebral6. Se han descrito casos esporádicos caracterizados por inicio de fiebre, vómitos, crisis epilépticas y reducción del estado de alerta6,37,38.
El evento cerebrovascular es de las complicaciones más severas en pacientes en estados críticos de COVID-19, con frecuencia de hasta 42,7 %33,55. Se ha planteado que la unión del virus SARS-CoV-2, al unirse a los receptores ECA II en las células endoteliales, promueve un estado proinflamatorio y de vasoconstricción, siendo más vulnerables pacientes con riesgo con factores tradicionales de hipertensión, diabetes, dislipidemia, entre otros6. Además de asociación entre el cuadro infeccioso respiratorio severo y un estado de hipercoagulabilidad se relaciona con incremento de activación plaquetaria intravascular, incremento del fibrinógeno y prolongación de tiempos de coagulación, incluso identificándose coagulación intravascular diseminada55. El diagnóstico se basa en hallazgos neurológicos y resultado de neuroimagen como tomografía o resonancia magnética, reportado en frecuencia entre 5,0-5,7 %, ya sea isquémico o hemorrágico33.
El ictus isquémico se identificó en pacientes con cuadros severos de COVID-1942 en vasos de gran calibre como arteria cerebral media, quienes además presentaban comorbilidades como hipertensión, diabetes mellitus, enfermedad arterial coronaria y evento cerebrovascular previo6,16,24,31,32,43,44.
Las manifestaciones clínicas se han asociado a déficit motor, afasia, entre otros, según la localización del evento hemorrágico o isquémico. El tratamiento recomendado es el habitual, tomándose en cuenta en el caso de los isquémicos si hay criterios para trombólisis, prevención secundaria, control de comorbilidades y rehabilitación, además de tratar el síndrome COVID-19 concomitante55.
A nivel periférico, también son múltiples las manifestaciones. Entre las más frecuentes están las mialgias, ya sea por inflamación del tejido muscular o rabdomiólisis, sobre todo con niveles de creatina cinasa mayor a 400 U/L, reportado en estudios observacionales de tipo cohortes y revisiones sistemáticas y metaanálisis, una frecuencia variable en el rango entre 1,8 % y 62,5 %22,24,31,32,35. Se ha descrito, además, en el síndrome de tormenta de citocinas55. Otro de los síntomas difusos es la fatiga como síntoma temprano y asociado a dolor muscular, con frecuencia publicada en el 38,1 %-69,6 %33,34.
Entra las manifestaciones neurológicas a nivel periférico, el Síndrome de Guillain Barré se ha descrito asociado a síntomas respiratorios por COVID-19, patrón neurofisiológico desmielinizante o axonal, con PCR para el virus en líquido cefalorraquídeo negativa 6,16,24,31,32,35,47. Además, casos COVID-19 con manifestaciones compatibles con variedades atípicas de Síndrome de Guillain Barré, con parálisis de nervios craneales e incluso ataxia 48. En la fisiopatología para su desarrollo se han propuesto mecanismos autoinmunes para y posinfecciosos, en el contexto de un marco de autoinmunidad 55.
Se han reportado cerca de 13 estudios que registran 17 casos de pacientes con diagnóstico de Síndrome de Guillain Barré como complicaciones por COVID-19 57 , con variedades sensitivas o motoras, desmielinizantes y axonales. En una revisión sistemática describen la media de edad de 59,3 +/-14,8 años, con predominancia en hombres (66,7 %), con síntomas iniciales de fiebre y tos, con déficit sensitivo con parestesias, hipoestesias debilidad rápidamente progresiva, debilidad facial e incluso manifestaciones neuro oftalmológicas, con diplopía, ptosis y abducción limitada. En general, transcurrió un promedio de 8 +/-5,2 días desde el inicio de los síntomas respiratorios hasta el inicio de los síntomas neurológicos 58. El manejo descrito es el habitual con inmunoglobulina humana o plasmaféresis. Además, cerca de 13 estudios describen variedades como síndrome de Miller Fisher asociado a infección por COVID-19 58.
En el segundo trimestre desde la pandemia, surgieron publicaciones que reportaban síntomas iniciales de alteraciones de gusto y olfato como anosmia y ageusia. En un estudio europeo multicéntrico de 417 pacientes con COVID-19 de leve a moderado, 85,6 % reportó disosmia y 88 % disgeusia 49. Se considera que la anosmia no es neurosensorial, ya que las neuronas olfatorias no expresan el receptor ECA II, pero sí las células mucosas del epitelio olfatorio, lo que altera las terminaciones nerviosas y con ello la percepción de olores. 6 La disgeusia y disosmia se reporta en los periodos prodrómicos en 5,1-5,6 % previo a síntomas respiratorios francos o a la fiebre en otra serie de casos 6,16,24,27,31,33,35.
En cuanto al tratamiento de las manifestaciones neurológicas presentes en pacientes con COVID 19, se aborda según el blanco afectado. En el caso de crisis epilépticas, se utilizan antiepilépticos tomando en cuenta la interacción farmacológica con otros fármacos utilizados en el manejo de pacientes COVID-19 como antibióticos o inmunomoduladores. En el caso de evento cerebrovascular, isquémico se aplican los criterios de trombólisis endovenosa o intraarterial correspondiente 44. En el caso de Síndrome de Guillain Barré se ha utilizado el tratamiento inmunomodulador como inmunoglobulina o plasmaféresis, teniendo en consideración el grado de contagio del virus al momento de elegir la terapia. En cuanto al pronóstico, las manifestaciones neurológicas, principalmente la encefalopatía, se asocian a estancias intrahospitalarias prolongadas 51 , mayor probabilidad de secuelas funcionales, en casos como evento cerebrovascular, polineuropatías autoinmunes o asociada a paciente crítico.
En estudios prospectivos, se ha asociado a incremento de riesgo de mortalidad 61.
Es así como se han identificado múltiples manifestaciones tanto en sistema nervioso central como periférico, aunque la heterogeneidad de la evidencia y los diseños de predominio retrospectivo, no permiten concluir con contundencia la asociación directa con efectos del virus o si es secundaria al daño sistémico del mismo.
Dentro de la heterogeneidad de publicaciones disponibles, con diferentes diseños, la mayoría son observacionales retrospectivos. En muchas, las evaluaciones neurológicas son limitadas, por la accesibilidad a los servicios diagnósticos, como neuroimagen o estudios de neuroconducción, por la alta contagiosidad de la infección. Esto ocasiona que muchos de los pacientes tengan estudios incompletos. Se requiere un estudio de diseño prospectivo que incluya las variables neurológicas y los estudios diagnósticos que permitan realizar un adecuado diagnóstico y, sobre todo, determinen la causalidad de las manifestaciones neurológicas en pacientes con infección por COVID-19.
Conclusión
La literatura sobre manifestaciones neurológicas asociadas a infección por COVID-19 es heterogénea en cuanto a la verificación de la determinación de la asociación directa por COVID-19, considerando que en brotes previos por otros coronavirus como MERS y SARS se llegaron a identificar cuadros de encefalitis, entre otros. Por lo que aún está por determinar si es por efecto directo o por la afección sistémica y sus complicaciones.
Su abordaje implica un juicioso criterio clínico apoyado de estudios de gabinete como neuroimagen, neuroconducción y estudio de líquido cefalorraquídeo para determinar el nivel de la afectación; siempre tomando en cuenta medidas estrictas de bioseguridad, por el alto grado de contagiosidad del virus. Queda, entonces, ante pacientes con infección por COVID-19 con síntomas neurológicos como cefalea, vértigo, alteraciones del estado mental, signos meníngeos, focalización motora o crisis epilépticas, entre otras, el realizar un examen neurológico práctico y tener en cuenta que pacientes con COVID-19 pueden presentar, además de síntomas respiratorios, una variedad de síntomas neurológicos que requieren seguimiento para determinar posibles secuelas50.
- World Health Organization. Novel Coronavirus (2019-nCoV) Situation report 1. 21 January 2020. Disponible en: https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200121-sitrep-1-2019-ncov.pdf?sfvrsn=20a99c10_4
- World Health Organization. Novel Coronavirus (2019-nCoV) Situation report 11. 21 January 2020. Disponible en: https://www.who.int/docs/default-source/coronaviruse/situation-reports/20200131-sitrep-11-ncov.pdf?sfvrsn=de7c0f7_4
- COVID-19 Dashboard by the Center for Systems Science and Engineering (CSSE) at Johns Hopkins University. Disponible en: https://coronavirus.jhu.edu/map.html
- Asadi Pooya AA, Simani L. Central nervous system manifestations of COVID-19: a systematic review. J Neurol Sci.2020; 413:116832. DOI: 10.1016/j.jns.2020.116832
- Wu Y, Xu X, Chen Z, Duan J, Hashimoto K, Yang L, Liu C, Yang C. Nervous system involvement after infection with COVID-19 and other coronaviruses. Brain Behav Immun. 2020;30: S0889-1591. DOI: 10.1016/j.bbi.2020.03.031
- Zubair AS, McAlpine LS, Gardin T, Farhadian S, Kuruvilla DE, Spudich S. Neuropathogenesis and Neurologic Manifestations of the Coronaviruses in the Age of Coronavirus Disease 2019: A Review. JAMA Neurol. Published online May 29, 2020. DOI: 10.1001/jamaneurol.2020.2065
- Ou X, Liu Y, Lei X. et al. Characterization of spike glycoprotein of SARS-CoV-2 on virus entry and its immune cross-reactivity with SARS-CoV.Nat Commun 2020;11:1620. DOI: 10.1038/s41467-020-15562-9
- Liu J, Zheng X, Tong Q, et al. Overlapping and discrete aspects of the pathology and pathogenesis of the emerging human pathogenic coronaviruses SARS-CoV, MERS-CoV, and 2019-nCoV. J Med Virol. 2020;92(5):491-494. DOI: 10.1002/jmv.25709
- Berlin DA, Gulick RM, Martinez FJ. Severe Covid-19. N England J Med 2020; 383:2451-2460. DOI: 10.1056/NEJMcp2009575
- Liu Z, Xiaou X, Wei X, Li J, Yang J, et al. Composition and divergence of coronavirus spike proteins and host ACE2 receptors predict potential intermediate hosts of SARS-CoV-2. J Med Virol. 2020; 92:595-601. DOI: 10.1002/jmv.25726
- Van Doremalen N, Bushmaker T, Morris DH, Holbrook MG, Gamble A, et al. Aerosol and Surface stability of SARS COV 2 as compared with SARS Cov 1. N Engl J Med 2020; 382:16. DOI: 10.1056/NEJMc2004973
- Linka, K, Peirlinck M, Kuhl E. The Reproduction Number Of COVID-19 And Its Correlation with Public Health Interventions. MedRxiv 2020 preprint. DOI: 10.1101/2020.05.01.20088047
- Iyer M, Jayaramayya K, Subramaniam MD, Lee SB, Dayem AA, Cho SG, Vellingiri B. COVID-19: an update on diagnostic and therapeutic approaches. BMB Rep. 2020 Apr;53(4):191-205. DOI: 10.5483/BMBRep.2020.53.4.080
- Baig AM, Khalleq A, Ali U, Syeda H. Evidence of the COVID-19 virus targeting the CNS: tissue distribution, host virus interaction and proposed neurotropic mechanisms. ACS Chem Neurosci 2020; 11:995-998. DOI: 10.1021/acschemneuro.0c00122
- Mehta P, McAuley DF, Brown M et al. COVID-19: consider cytokine storm syndromes and immunosuppression. Lancet 2020; 395:1033. DOI: 10.1016/ S0140-6736(20)30628-0
- Sheraton M, Deo N, Kashyap R, Surani S. A Review of Neurological Complications of COVID-19. Cureus. 2020;12(5): e8192. DOI: 10.7759/cureus.8192
- Berlin DA, Gulick RM, Martinez FJ. Severe Covid-19. N England J Med 2020. DOI: 10.1056/NEJMcp2009575
- Wu Z, McGoogan JM. Characteristics of and Important Lessons from the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases from the Chinese Center for Disease Control and Prevention. JAMA. 2020;10.1001/jama.2020.2648. DOI: 10.1001/jama.2020.2648
- Kadodkar P, Kaka N, Baig MN. A Comprehensive Literature Review on the Clinical Presentation, and Management of the Pandemic Coronavirus Disease 2019 (COVID-19). Cureus 2020;12(4): e7560. DOI: 10.7759/cureus.7560
- Wang W, Tang J, Wei F. Update understanding of the outbreak of 2019 novel coronavirus (2019-nCoV) in Wuhan, China. J Med Virol 2020;92 (4):441-7. DOI: 10.1002/jmv.25689
- Kadodkar P, Kaka N, Baig MN, Zhou F, Yu T, Fan G, Lyu Y, Liu Z et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet 2020;395 (10229):1054-62. DOI: 10.1016/S0140-6736(20)30566-3
- De Felice FG, Tovar MF, Moll J, Muñoz DP, Ferreira ST. Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) and the Central Nervous System. Trends Neurosci. 2020;43(6):355-357. DOI: 10.1016/j.tins.2020.04.004
- Paniz MA, Bryce C, Grimes Z, et al. Central Nervous System Involvement by Severe Acute Respiratory Syndrome Coronavirus -2 (SARS-CoV-2). J Med Virol. 2020;10.1002/jmv.25915. DOI: 10.1002/jmv.25915
- Nath A. Neurologic complications of coronavirus infections. Neurology 2020; 94 (19) 809-810; DOI: 10.1212/WNL.0000000000009455
- Baig AM. Neurological manifestations in COVID-19 caused by SARS-CoV-2. CNS Neurosci Ther. 2020;26(5):499-501. DOI: 10.1111/cns.13372
- Whitecroft KL, Hummel T. Olfactory disfunction in COVID-19: Diagnosis and Management. JAMA. Published online May 20, 2020. DOI: 10.1001/jama.2020.8391
- Li Z, Liu T, Yang N, et al. Neurological manifestations of patients with COVID-19: potential routes of SARS-CoV-2 neuroinvasion from the periphery to the brain. Front Med. 2020;1-9. DOI: 10.1007/s11684-020-0786-5
- Tauber SC, Eiffert H, Bruck W, Nau R. Septic encephalopathy and septic encephalitis. Expert Rev Anti Infect Ther 2017; 15(2), 121-132. DOI: 10.1080/14787210.2017.1265448.
- Kotfis K, Williams Roberson S, Wilson JE, Dabrowski W, Pun BT, Ely EW. COVID-19: ICU delirium management during SARS-CoV-2 pandemic. Crit Care. 2020 Apr 28;24(1):176. DOI: 10.1186/s13054-020-02882-x
- Li YC, Bai WZ, Hashikawa T. The neuroinvasive potential of SARS-CoV2 may play a role in the respiratory failure of COVID-19 patients. J Med Virol. 2020 Jun;92(6):552-555. DOI: 10.1002/jmv.25728
- Ahmad I, Rathore FA. Neurological manifestations and complications of COVID-19: A literature review. J Clin Neurosci. 2020; S0967-5868(20)31078. DOI: 10.1016/j.jocn.2020.05.017
- Nath A. Neurologic complications of coronavirus infections. Neurology. 2020 May 12;94(19):809-810. DOI: 10.1212/WNL.0000000000009455
- Mao L, Jin H, Wang M, et al. Neurologic Manifestations of Hospitalized Patients with Coronavirus Disease 2019 in Wuhan, China. JAMA Neurol. Published online April 10, 2020. DOI: 10.1001/jamaneurol.2020.1127
- Liguori C, Pierantozzi M, Spanetta M, et al. Subjective neurological symptoms frequently occur in patients with SARS-CoV2 infection Brain Behav Immun. 2020; S0889-1591(20)30876-X. DOI: 10.1016/j.bbi.2020.05.037
- Carod Antal FJ. Complicaciones neurológicas por coronavirus y COVID-19. Rev Neurol 2020; 70:311-22. DOI: 10.33588/m.7009.2020179
- Bridwell R, Long B, Gottlieb M. Neurologic complications of COVID-19. Am J Emerg Med. 2020; 10.1016/j.ajem.2020.05.024. DOI: 10.1016/j.ajem.2020.05.024
- Moriguchi T, Harii N, Goto J, Harada D, Sugawara H, Takamino J, et al. A first case of meningitis/encephalitis associated with SARS-Coronavirus-2. Int J Infect Dis. 2020 May;94:55-58. DOI: 10.1016/j.ijid.2020.03.062
- Ye M, Ren Y, Lv T. Encephalitis as a clinical manifestation of COVID -19. Brain Behav Immun. April 2020. DOI: 10.1016/j.bbi.2020.04.017
- Poyiadji P, Shahin G, Noujaim D. COVID 19 associated Acute Hemorrhagic necrotizing encephalopathy: CT and MRI features. Radiology. 2020;201187. DOI: 10.1148/radiol.2020201187
- Das G, Mukherjee N, Ghosh S. Neurological Insights of COVID-19 Pandemic. ACS Chem Neurosci. 2020 May 6;11(9):1206-1209. DOI: 10.1021/acschemneuro.0c00201
- Parsons E, Banks T, Bae S, et al. COVID-19-associated acute disseminated encephalomyelitis (ADEM). J Neurol. 2020. DOI: 10.1007/s00415-020-09951-9
- Helms J, Kremer S, Merdji H, et al. Neurologic features in severe SARS CoV 2 infection. N England J Med 2020;382(23):2268-2270. DOI: 10.1056/NEJMc2008597
- Goldberg MF, Goldberg MF, Cerejo R, Tayal AH. Cerebrovascular Disease in COVID-19. AJNR Am J Neuroradiol. 2020;10.3174/ajnr. A6588. DOI: 10.3174/ajnr. A6588
- Pranata R, Huang I, Lim MA, Wahjoepramono PEJ, July J. Impact of Cerebrovascular and Cardiovascular Diseases on Mortality and Severity of COVID-19 – Systematic Review, Meta-analysis, and Meta-regression. J Stroke Cerebrovasc Dis. 2020;29(8):104949. DOI: 10.1016/j.jstrokecerebrovasdis.2020.104949
- Durrani M, Kucharski K, Smith Z, Fien S. Acute Transverse Myelitis Secondary to Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2): A Case Report. Clin Pract Cases Emerg Med. 2020 Aug;4(3):344-348. DOI: 10.5811/cpcem.2020.6.48462
- Righi G, Del Popolo G. COVID-19 tsunami: the first case of a spinal cord injury patient in Italy. Spinal Cord Ser Cases. 2020 Apr 17;6(1):22. DOI: 10.1038/s41394-020-0274-9
- Toscano G, Palmerini F, Ravaglia S. Ruiz L, Invernizzi, Cuzzoni MG, et al. Guillain Barre Sydrome associated with SARS CoV 2. N Engl J Med. 2020:2009191. DOI: 10.1056/NEJMc2009191
- Gutiérrez-Ortiz C, Méndez-Guerrero A, Rodrigo-Rey S, San Pedro-Murillo E, Bermejo-Guerrero L, Gordo-Mañas R, de Aragón-Gómez F, Benito-León J. Miller Fisher syndrome and polyneuritis cranialis in COVID-19. Neurology. 2020 Aug 4;95(5):e601-e605. DOI: 10.1212/WNL.0000000000009619
- Lechien JR, Chiesa-Estomba CM, De Siati DR, et al. Olfactory and gustatory dysfunctions as a clinical presentation of mild-to-moderate forms of the coronavirus disease (COVID-19): a multicenter European study. Eur Arch Otorhinolaryngol. 2020;1-11. DOI: 10.1007/s00405-020-05965-1
- Ferrarese C, Silani V, Priori A, et al. An Italian multicenter retrospective-prospective observational study on neurological manifestations of COVID-19 (NEUROCOVID). Neurol Sci. 2020;1-5. DOI: 10.1007/s10072-020-04450-1
- Liotta EM, Batra A, Clark JR, Shlobin NA, Hoffman SC, Orban ZS, Koralnik IJ. Frequent neurologic manifestations and encephalopathy-associated morbidity in Covid-19 patients. Ann Clin Transl Neurol. 2020 Nov;7(11):2221-2230. DOI: 10.1002/acn3.51210
- Frontera J, Mainali S, Fink EL, Robertson CL, Schober M, Ziai W, Menon D, Kochanek PM, Suarez JI, Helbok R, McNett M, Chou SH; GCS-NeuroCOVID Study. Global Consortium Study of Neurological Dysfunction in COVID-19 (GCS-NeuroCOVID): Study Design and Rationale. Neurocrit Care. 2020 Aug;33(1):25-34. DOI: 10.1007/s12028-020-00995-3
- Frontera JA, Sabadia S, Lalchan R, Fang T, Flusty B, Millar-Vernetti P, Snyder T, Berger S, Yang D, Granger A, et al. A Prospective Study of Neurologic Disorders in Hospitalized COVID-19 Patients in New York City. Neurology. 2021;96(4):e575-e586. DOI: 10.1212/WNL.0000000000010979
- Favas TT, Dev P, Chaurasia RN, Chakravarty K, Mishra R, Joshi D, Mishra VN, Kumar A, Singh VK, Pandey M, Pathak A. Neurological manifestations of COVID-19: a systematic review and meta-analysis of proportions. Neurol Sci. 2020 Dec;41(12):3437-3470. DOI: 10.1007/s10072-020-04801-y
- Ghannam M, Alshaer Q, Al-Chalabi M, Zakarna L, Robertson J, Manousakis G. Participación neurológica de la enfermedad por coronavirus 2019: una revisión sistemática. J Neurol. 2020;267(11):3135-3153. DOI: 10.1007/s00415-020-09990-2
- Ibrahim W. Neurological manifestations in coronavirus disease 2019 (COVID-19) patients: a systematic review of literature. CNS Spectr. 2020 Oct 21:1-12. DOI: 10.1017/S1092852920001935
- Orrù G, Conversano C, Malloggi E, Francesconi F, Ciacchini R, Gemignani A. Neurological Complications of COVID-19 and Possible Neuroinvasion Pathways: A Systematic Review. Int J Environ Res Public Health. 2020 Sep 14;17(18):6688. DOI: 10.3390/ijerph17186688
- Chua TH, Xu Z, King NKK. Neurological manifestations in COVID-19: a systematic review and meta-analysis. Brain Inj. 2020 Oct 14;34(12):1549-1568. DOI: 10.1080/02699052.2020.1831606
- Madani NA, Moshrefiaraghi D, Mohamed Ali K, Toloui A, Yousefifard M, Hosseini M. Central Nervous System Complications in COVID-19 Patients; a Systematic Review and Meta-Analysis based on Current Evidence. Arch Acad Emerg Med. 2020 Jun 7;8(1):e62. PMID: 33134959
- Rifino N, Censori B, Agazzi E, Alimonti D, Bonito V, et al. Neurologic manifestations in 1760 COVID-19 patients admitted to Papa Giovanni XXIII Hospital, Bergamo, Italy. J Neurol. 2020;7:1–8. DOI: 10.1007/s00415-020-10251-5
- Chua TH, Xu Z, King NKK. Neurological manifestations in COVID-19: a systematic review and meta-analysis. Brain Inj. 2020;14;34(12):1549-1568. DOI: 10.1080/02699052.2020.1831606
Citación recomendada: Peña Martínez SL, Bello Quezada ME, Segura Lemus V. Manifestaciones neurológicas y COVID-19. Alerta.2021;4(2):69-80. DOI: 10.5377/alerta.v4i2.9772









